L’ Evidence-based medicine (EBM) la cui corretta traduzione è “Medicina basata sulle prove di efficacia” è un metodo clinico ideato per il trasferimento delle conoscenze derivanti dalle ricerche scientifiche alla cura dei singoli pazienti. David L. Sackett, considerato il padre del metodo, l’ha definita “l’uso esplicito e coscienzioso delle migliori prove scientifiche nel prendere decisioni nella pratica medica”.
Nella pratica clinica tradizionale, i fondamenti scientifici delle decisioni mediche sia nel processo diagnostico, sia in ambito terapeutico non sono mai stati espliciti e sistematici, ma fondamentalmente sono sempre stati basati sull’esperienza professionale del medico e perciò dipendenti dal suo livello di aggiornamento e dall’affidabilità delle fonti utilizzate.
I limiti dell’esperienza individuale dei medici, a cui la EBM si propone di ovviare, sono diversi: la soggettività, la variabilità a seconda della collocazione professionale e della durata dell’attività; non si può avvalere di tutti i dati prodotti dalla ricerca.
Un’obiezione ricorrente è che la pratica clinica non è riducibile al trasferimento sul paziente dei risultati delle ricerche (che riportano le medie rilevate sulle popolazioni studiate, a cui l’individuo singolo non è necessariamente assimilabile) ed inoltre è stato affermato che la EBM rischiava di sostituire l’esperienza dei clinici con quella dei metodologi della ricerca.
A proposito dell’esperienza individuale del medico, David L. Sackett intervenne sul “British medical journal” precisando che “praticare la EBM significa integrare l’esperienza clinica individuale con le migliori conoscenze derivanti dalla revisione sistematica delle ricerche cliniche.
Senza l’esperienza clinica, la pratica rischia di subire la tirannia delle prove scientifiche, perché anche le migliori evidenze possono essere inapplicabili o inappropriate per il paziente. Senza utilizzare i migliori risultati della ricerca clinica, la pratica rischia di divenire rapidamente obsoleta, con danno per il paziente. Nessuna delle due, da sola, è sufficiente” (Sackett 1996, p. 72). La EBM va perciò collocata nel processo clinico e assistenziale in modo appropriato, evitando integralismi e visioni estremizzate, perché, nella pratica medica, dicotomie quali soggettività/oggettività o individuo/popolazione non possono essere cancellate.
In sostanza si tratta di un metodo che non può essere l’unico riferimento professionale, né assumere un valore normativo di tipo etico: le ricerche producono dati, mentre la pratica medica si basa anche su valori condivisi, in primis (ma non solo) tra medico e paziente, e su questo piano il rigore del metodo non può garantire la sensatezza delle domande a cui la ricerca abbia dato risposte.
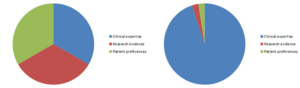 Nell’idea iniziale di Sackett la medicina basata sulle prove di efficacia si componeva di un 33% di prove di efficacia documentate, 33% di esperienza del medico e 33% di condivisione dei valori del paziente (grafico a sinistra). Duole registrare che attualmente la percentuale dedicata alle prove di efficacia supera il 95% con conseguente ridotta attenzione alle altre due componenti (grafico a destra).
Nell’idea iniziale di Sackett la medicina basata sulle prove di efficacia si componeva di un 33% di prove di efficacia documentate, 33% di esperienza del medico e 33% di condivisione dei valori del paziente (grafico a sinistra). Duole registrare che attualmente la percentuale dedicata alle prove di efficacia supera il 95% con conseguente ridotta attenzione alle altre due componenti (grafico a destra).
![]()
